No vacunar sale caro. No solo afecta negativamente a la población, sino que repercute también en los sistemas sanitarios. Y es que la vacunación tiene un doble beneficio: además de ser una de las medidas de salud pública que más ha contribuido a disminuir la incidencia de enfermedades transmisibles y a controlar las enfermedades inmunoprevenibles, supone un gran ahorro económico para los sistemas de salud, contribuyendo así a su sostenibilidad.

Además, la vacunación es coste-efectiva. “Las vacunas reducen directamente los costes de la asistencia médica, muchos de ellos de tipo hospitalario”, señala a GACETA MÉDICA David Cantarero, responsable del Grupo I+D en Economía de la Salud del Instituto de Investigación Sanitaria (IDIVAL) Valdecilla. “Aproximadamente, por cada euro destinado a vacunas se puede ahorrar entre 4 y 5 euros en costes médicos directos”, añade. Y si considerásemos los costes de tipo indirecto, la cifra se elevaría aún más.
Para Ángel Gil, catedrático de Medicina Preventiva y Salud Pública, la relación entre el coste y el beneficio de una vacuna es “tremendamente positiva”. “Se ha visto que hay menos casos de enfermedades inmunoprevenibles si se vacuna a la población desde niños”, explica. Y es que el hecho de no tener apenas casos de estas enfermedades supone un beneficio para la salud, un gran ahorro económico y un alivio para la presión de los sistemas sanitarios: “Se reduce la demanda de consultas en los centros de salud, apenas hay hospitalizaciones y, por tanto, disminuye también el impacto en el número de muertes”, argumenta el experto.
¿Por qué las vacunas son costo-efectivas?
“El efecto secundario más negativo que tiene una vacuna es no ponerla”, afirma de manera contundente Amós García, jefe de Sección de Epidemiología y Prevención del Servicio Canario de Salud. Y la vacunación de una persona a lo largo de su vida no resulta tan costosa para el sistema.

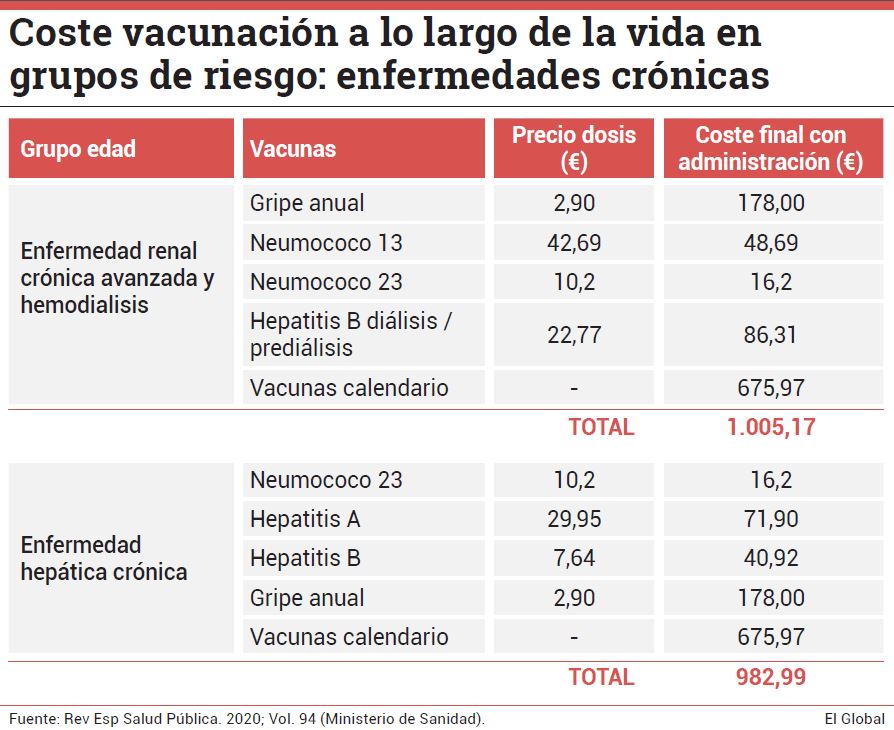
Según un informe de la Dirección General de Salud Pública del Ministerio de Sanidad, el coste previsto de la vacunación a lo largo de toda la vida fue de 726,06 euros por cada mujer sana y de 525,89 euros por cada hombre sano durante 2019. Eso sí, el coste para la población de riesgo aumenta, ya que requieren un mayor número de vacunas. Así, el coste osciló entre los 982,99 euros y los 1.815 euros por persona.
De estos datos se desprende que el relativo bajo coste de la vacunación a lo largo de toda la vida y los importantes beneficios para la salud que conlleva la vacunación hacen que ésta sea útil y rentable. Además, este informe apunta que, en España, el gasto sanitario público en 2017 fue de 68.483 millones de euros, lo que equivale a 1.472 euros por habitante. Mientras, el coste medio de cada ingreso hospitalario es de 4.916 euros.
Por ello, vacunar es una medida de prevención de bajo coste si se tienen en cuenta la carga de enfermedad, muerte y costes indirectos que puede evitar. “Fíjate la que está montada por la COVID-19, lo que está costando y suponiendo para el sistema los ingresos en UCI por no tener vacuna. Cuando llegue, será mucho más barato vacunar a la población de riesgo que seguir con esta situación”, apostilla García.
“En general, el gasto que supone para el sistema padecer la enfermedad es mucho mayor comparativamente que el gasto generado por la vacunación”, coincide David Cantarero. “Un buen ejemplo es el caso de las futuras vacunas contra el coronavirus, donde los beneficios sociales podrían así compensar con creces las caídas en términos de salud y de actividad económica de niveles del -13 por ciento que estamos padeciendo”, declara.
Acceso equitativo y sostenibilidad
A pesar de su coste-efectividad, la sostenibilidad de una vacuna depende de que las autoridades sanitarias la incluyan en el calendario vacunal. “Un dato muy importante para que las vacunas sean efectivas en el conjunto de la población es su cobertura vacunal, es decir, que esté vacunada la mayoría de la población”, recalca Ángel Gil.
Es por eso que Gil insiste en la importancia de alcanzar las coberturas vacunales, como ocurre con la vacuna de la gripe: “Dada la eficacia que tiene, necesitaríamos una cobertura del 70 o 75 por ciento de la población”. O en el caso del sarampión, Gil explica que su efectividad se alcanzaría con coberturas de un 70 u 80 por ciento, aunque “afortunadamente, estamos en el 98 por ciento”.
En cuanto a la equidad en el acceso de vacunas en nuestro país, el catedrático considera que está “bastante bien, bastante corregido”. Si bien es cierto, recuerda, que la cobertura frente al meningococo es la que está un poco más “desequilibrada” porque, como el número de casos de meningococo B es bajo, “solo está en un par de comunidades autónomas”. Sin embargo, considera que, progresivamente, será incluida en todas.
Invertir en vacunas
“No se invierte aún lo suficiente en vacunas. Incomprensiblemente, en los últimos años, muchos países de la Unión Europea han reducido la inversión en vacunas y España es uno de los que ha experimentado una mayor disminución en el gasto dedicado a la inmunización”, sostiene Cantarero. “Por el contrario, desde el punto de vista en gastos de prevención, nuestro país lidera el ranking”.

“Esperemos que todos hayamos aprendido con esta lección del coronavirus que no se puede escatimar en investigación y gasto en vacunas, pues es una inversión rentable tanto de futuro como de presente”, dice Cantarero.
Sin embargo, Ángel Gil sí cree que se invierte lo suficiente: “Tenemos un calendario de vacunación bastante bueno. Es verdad que faltan algunas vacunas, pero pocas”. Eso sí, a su juicio, lo que se necesita es aumentar coberturas en la gente más mayor para poder conseguir realmente esa relación de coste-efectividad.
Además, plantea que quizás faltarían algunas estrategias: “Tenemos una vacuna de papilomavirus en niñas y estaría bien tener alguna incluida en el calendario para los niños”. Pero, aún así, “tenemos un calendario completo, bueno, coste-efectivo y, por tanto, eficiente”, concluye Gil.
Los logros de la vacunación
“La vacunación aporta importantes beneficios sociales al ciudadano, como el aumento de la esperanza de vida, la reducción de la incidencia de la enfermedad y la prevención de complicaciones”, asegura Cantarero. “Por un lado, previene la contracción de enfermedades y, por otro, la vacunación de manera inteligente a toda la población hace que sea posible controlar la enfermedad e incluso, eliminarla”, añade.
“Las vacunas han sido el único instrumento de que ha conseguido erradicar un problema de salud a nivel mundial, como era la viruela”, destaca Amós García. “En la primera parte del siglo XX moríamos o enfermábamos fundamentalmente por problemas transmisibles y ahora, dejando de lado la COVID-19, lo hacemos por problemas de tipo crónico o degenerativo derivados de los estilos de vida”. Y García afirma que, en este cambio, las vacunas han sido un “instrumento clave”.





































