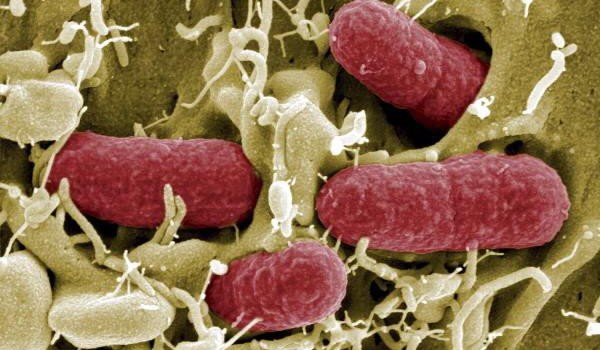
El hallazgo de una versión de la bacteria Escherichia Coli (E. coli) que se ha mostrado resistente al tratamiento con colistina en una paciente de 49 años en Estados Unidos ha hecho saltar, de nuevo, las alarmas entre la comunidad científica.
Aunque no es infrecuente dar con bacterias resistentes a diferentes antibióticos, el hecho de que esta paciente no se haya beneficiado de un tratamiento tan agresivo parece un nuevo paso hacia un panorama en el cual los antibióticos serán cada vez menos eficaces. De la paciente se sabe que era una mujer vinculada al Departamento de Defensa y que no había salido del país en los últimos cinco meses. Asimismo, el Departamento de Salud del Estado de Pennsylvania asegura que no se ha confirmado que esta paciente sea resistente a todos los antibióticos.
Como explica Alex Soriano, del Servicio de Enfermedades Infecciosas del Hospital Clínic de Barcelona, la particularidad de este microorganismo es que contiene un gen denominado mcr-1, que modifica la estructura de la bacteria e impide que la colistina pueda ejercer su efecto bactericida. A juicio de este experto, la clave de este mecanismo de resistencia es que se encuentra en un fragmento de ADN que puede transmitirse con facilidad de una bacteria a otra y esto podría causar una rápida diseminacion de dicha resistencia.
Los científicos que identificaron este microorganismo han publicado un artículo en la revista Antimicrobial Agents and Chemotherapy en el que afirman que este hallazgo “anuncia la emergencia de una bacteria verdaderamente resistente a todas las medicinas”. Y, además, señalan que si la “enterobacteria resistente a los carbapenemes (ERC)”, considerada una “bacteria pesadilla” por los científicos, “adquiriera resistencia a la colistina, sería imposible de combatir”.
Uno de los aspectos clave de la noticia es que este microorganismo fuera resistente a la colistina. Como señala José Ramón Azanza, especialista en Farmacología de la Clínica Universidad de Navarra (CUN), este es un antibiótico “muy antiguo que se emplea cuando hay bacterias Gram-negativas, como es el caso de la E. coli, que no responden a otros tratamientos”.
Aunque, como apunta este experto, “precisamente la E. coli no es de las bacterias más hábiles en desarrollar resistencia a los antibióticos, también es cierto que cada vez se detectan más resistencias en este tipo de organismos”.
La colistina es un antibiótico de última línea, que se empleaba hace años pero que se descartó porque “a dosis altas puede alterar la función renal”, apunta Azanza. Pero, ante el incremento de infecciones producidas por bacterias Gram-negativas multirresistentes y la escasa aparición de alternativas terapéuticas, ha hecho que se vuelva a emplear como último recurso en algunos casos.
Instinto de supervivencia
Es muy complicado anticipar qué va a pasar con esta bacteria, si se va a expandir o no. Debido a la mayor movilidad de las personas entre países se han producido problemas de salud globales como la expansión de la gripe aviar por diferentes países. En cuanto a la citada E. coli con la mutación en el gen mcr-1, todavía no se sabe cuál es su capacidad para sobrevivir. Y sería muy importante conocer su capacidad para transmitirse entre las personas.
Como apunta Azanza, las bacterias son organismos con una gran habilidad para adaptarse y desarrollar resistencia a uno de sus principales enemigos, como son los antibióticos. Hay varios mecanismos que emplean las bacterias para sobrevivir, como señala este experto. Por ejemplo, impiden la entrada del fármaco en su interior, modifican el lugar en el que éste actúa, producen una serie de enzimas que desestructuran al fármaco o lo eliminan o, incluso, desarrollan una especie de bomba con la cual expulsan el antibiótico nada más entrar este en su interior.
Pero, como remarca Azanza, esta sobresaliente habilidad para defenderse de los antibióticos no es el único problema. “Lo peor es que incorporan estas capacidades a su material genético y los transmiten a su descendencia”, señala. Las bacterias pueden verter parte de ese material genético al exterior, que, a su vez, puede ser recogido por otra bacteria, “incluso aunque sea de otra especie”, enfatiza Azanza.
Por un uso más racional
Aparte de la habilidad natural de las bacterias para desarrollar mecanismos de adaptación a los antibióticos, el crecimiento de la resistencia a estos fármacos está motivado por otros factores. Ángel Gil de Miguel, catedrático de Medicina Preventiva y Salud Pública en la Universidad Rey Juan Carlos, señala “que se hace un mal uso de los antibióticos, ya que estos sólo deben emplearse cuando hay un proceso bacteriano identificado”. Asimismo, un factor que está contribuyendo a las resistencias es la falta de adherencia de muchos pacientes. “Hay pacientes que los toman unos días y, como se encuentran mejor, no concluyen el tratamiento”, apunta este experto. De este modo, no sólo no matan a la bacteria, sino que la hacen más fuerte.
Por otro lado, la extensión de la peligrosa moda de no vacunarse o vacunar a los hijos también es un factor que contribuye de forma indirecta a la aparición de resistencias. “Cuando se ha visto, por ejemplo, que gracias a la implantación de la vacuna antineumocócica en muchas comunidades autónomas, se han reducido las neumonías de origen bacteriano”.
El ‘pipeline’ de los antibióticos
Más allá de concienciar sobre el uso racional de los antibióticos, es necesario que aparezcan nuevos fármacos de este tipo. Aunque el apartado de los antibióticos no suele ser muy generoso en novedades, recientemente ha aparecido dalbavancina. “La gran ventaja de este fármaco —comenta Azanza— es que se da una dosis única y el paciente está cubierto para la eventualidad de la infección, algo muy cómodo e infrecuente”. En el horizonte, “el año que viene aparecerá una combinación de ceftazidima con avibactam —añade este experto—. El primero es un antibiótico que se emplea con frecuencia, pero al que se le añade el segundo, un fármaco que inhibe las enzimas que producen las bacterias y que hace que éstas recuperen su actividad”.
Un portavoz del Centro para el Control y Prevención de Enfermedades (CDC) de Estados Unidos señalaba el pasado 31 de mayo que es probable que haya más personas en este país que sean portadoras de la bacteria que contiene el gen mcr-1.